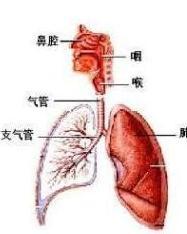
-
肺炎 编辑
肺炎(pneumonia),肺炎是指终末气道、肺泡和肺间质的炎症,可由细菌、病毒、真菌、非典型病原体等致病微生物,以及放射线、吸入性异物等理化因素引起。肺炎典型症状包括发烧、咳嗽及呼吸困难等;症状可能由轻微到严重不一。病毒性肺炎可通过空气传播。
目录
- 1 基本信息
2 疾病简介
3 发病原因
4 疾病分类
5 临床表现
6 诊断鉴别
7 疾病治疗
8 疾病预防
基本信息
编辑传染性:空气传播
医保疾病:否
患病比例:0.06%
中文名:肺炎
多发群体:无特发人群
治疗周期:7-10天
治愈率:95%
疾病简介
编辑 肺炎
肺炎
发病原因
编辑 肺炎
肺炎
疾病分类
编辑肺炎可按解剖、病因或患病环境加以分类。
解剖分类
1、大叶性(肺泡性)肺炎主要是由肺炎链球菌引起,病变累及一个肺段以上肺组织,以肺泡内弥漫性纤维素渗出为主的急性炎症。病变起始于局部肺泡,并迅速蔓延至整个肺段或肺叶。
2、小叶性(支气管性)肺炎是以肺小叶为单位的灶状急性化脓性炎症。由于病灶多以细支气管为中心,故又称支气管肺炎。病变起始于支气管,并向其周围所属肺泡蔓延。
3、间质性肺炎 是以肺间质为主的炎症。主要侵犯支气管壁肺泡壁及其支持组织,特别是支气管周围血管,有肺泡壁增生和间质水肿。可由细菌、支原体、衣原体、病毒或肺孢子菌等引起。
病因分类
 肺炎
肺炎
2、非典型病原体所致肺炎如军团菌、支原体和衣原体等。
3、病毒性肺炎 如冠状病毒、腺病毒、流感病毒、巨细胞病毒、单纯疱疹病毒等。
4、肺真菌病 如白念珠菌、曲霉、隐球菌、肺孢子菌等。
5、其他病原体所致肺炎 如立克次体、弓形虫、寄生虫(如肺包虫、肺吸虫、肺血吸虫)等。
6、理化因素所致肺炎如放射性肺炎、胃酸吸入、药物等引起的化学性肺炎等。
患病环境
由于病原学检查阳性率低,培养结果滞后,病因分类在临床上应用较为困难,多按肺炎的获得环境分成两类,有利于指导经验治疗。
1、社区获得性肺炎 (Community acquired pneumonia,CAP)是指在医院外罹患的感染性肺实质(含肺泡壁即广义上的肺间质)炎症,包括具有明确潜伏期的病原体感染而在入院后平均潜伏期内发病的肺炎
2、医院获得性肺炎(hospital acquired pneumonia,HAP)亦称医院内肺炎(nosocomical pneumonia,NP),是指患者入院时不存在、也不处感染潜伏期,而于入院48小时后发生的,由细菌、真菌、支原体、病毒或原虫等病原体引起的各种类型的肺实质炎症。
临床表现
编辑 肺炎
肺炎
诊断鉴别
编辑对具有典型症状和体征的病例,结合胸部x线检查,诊断肺炎并不困难。
诊断标准
 肺炎
肺炎
2、血常规可以显示白细胞增多,中性粒细胞比例增高和核左移现象。
3、X线检查:一例或两侧肺野炎性浸润阴影。
4、支气管分泌物培养判定细菌种类,如肺炎球菌、链球菌或金黄色葡萄球菌等。
如果具备第1—3项即可诊断,第4项可确定病原菌。
诊断程序
1、确定肺炎诊断
首先必须区分肺炎与上呼吸道感染和下呼吸道感染的不同。呼吸道感染虽然有咳嗽、咳痰和发热等症状,但各有其特点,上、下呼吸道感染无肺实质浸润,胸部X线检查可鉴别。其次,必须将肺炎与其他类似肺炎区分。
2、肺炎常需与下列疾病鉴别:
(1)肺结核 多有全身中毒症状,如午后低热、盗汗、疲乏无力、体重减轻、失眠、心悸等。X线胸片见病变多在肺尖或锁骨上下,密度不匀,消散缓慢,且可形成空洞或肺内播散。痰中可找到结核杆菌。一般抗菌药物治疗无效。
(2)肺癌 多无急性感染中毒症状,有时咯血或痰中带血丝,可伴发阻塞性肺炎,经抗生素治疗后效果可能不佳。影像上可见肺门淋巴结肿大或出现肺不张。若经过抗生素治疗后肺部炎症不易吸收,或暂时吸收后于同一部位再次出现肺炎,应密切随访。对有吸烟史及年龄较大的患者,必要时可进一步行胸部CT、支气管镜和痰脱落细胞等检查以明确诊断。
(3)急性肺脓肿 早期临床表现与肺炎链球菌肺炎相似。但随着病程病程进展,可咳出大量脓臭痰,为肺脓肿的特佂。X线胸片显示脓腔及气液平,易与肺炎相鉴别。
(4)肺血栓栓塞症 多有静脉血栓形成的危险因素,如血栓性静脉炎、心肺疾病、创伤、手术和肿瘤等病史,可发生咯血、晕厥,呼吸困难等症状,X线胸片示区域性肺纹理减少,有时可见尖端指向肺门的楔形阴影,动脉血气分析常见低氧血症及低碳酸血症。D-二聚体、CT肺动脉造影、放射性核素肺通气/灌注扫描和MRI等检查可帮助进行鉴别。
(5)非感染性肺部浸润 还需排除非感染性肺部疾病,如肺间质纤维化、肺水肿、肺不张、肺嗜酸性粒细胞浸润症和肺血管炎等。
3、评估严重程度
如果肺炎的诊断成立,评价病情的严重程度对于决定在门诊或入院治疗甚或ICU治疗至关重要。肺炎的严重性决定于:局部炎症程度,肺部炎症的播散和全身炎症反应程度。
 肺炎
肺炎
此外患者如有下列危险因素会增加肺炎的严重程度和死亡危险:
(1)病史 年龄>65岁;存在基础疾病或相关因素,如慢性阻塞性肺疾病、糖尿病、慢性心、肾功能不全、慢性肝病、一年内住过院、疑有误吸、神志异常、脾切除术后状态、长期嗜酒或营养不良。
(2)体佂 呼吸频率>30次/分;脉搏≥120次/分;血压<90/60mmHg; 体温≥40℃或≤35℃;意识障碍;存在肺外感染病灶如脑膜炎,甚至败血症(感染中毒症)。
(3)实验室和影像学异常 血白细胞计数>20X109/L;呼吸空气时动脉血氧分压(PaCO2)>50mmHg; 血肌酐>106umol/L或血尿素氮>7.1mmol/L;血红蛋白<90g/L或血红细胞比容<0.30;血浆白蛋白25g/L;感染中毒症或弥散性血管内凝血的证据,如血培养阳性、代谢性酸中毒、凝血酶原时间和部分激活的凝血活酶时间延长、血小板减少;X线胸片病变累及一个肺叶以上、出现空洞、病灶迅速扩散或出现胸腔积液。
美国感染疾病学会/美国胸科学会(IDSA/ATS)于2007年发表了成人社区获得性肺炎处理的共识,其重症肺炎标准如下:主要标准:1.需要有创机械通气;2.感染性休克需要血管收缩剂治疗。次要标准:1.呼吸频率>=30次/分;2.氧合指数(PaO2/FiO2)<=250;3.多肺叶浸润;4.意识障碍/定向障碍;5.氮质血症(BUN>20mg/dL);6.白细胞减少(WBC<4.0X109/L);7.血小板减少<10.0X109/L;8.低体温(T<36℃);9.低血压,需要强力的液体复苏。符合1项主要标准或3项次要标准以上者可诊断为重症肺炎,考虑收入ICU治疗。
3、确定病原体
由于人类上呼吸道粘膜表面及其分泌物含有许多微生物,即所谓的正常菌群,因此,途经口咽部的下呼吸道分泌物或痰极易受到污染,影响致病菌的分离和判断。同时应用抗生素后可影响细菌培养结果。因此,在采集呼吸道培养标本时尽可能在抗生素应用前采集,避免污染,及时送检,其结果才能起到指导治疗的作用。常用的获取标本的方法有:
(1)痰 痰标本采集方便,是最常用的下呼吸道病原学标本。室温下采集后应在2小时内送检。先直接涂片,光镜下观察细胞数量,如每低倍视野鳞状上皮细胞<10个,白细胞>25个,或鳞状上皮细胞,白细胞<1:2.5,可作为污染相对较少的“合格”标本接种培养。痰定量培养分离的致病菌或条件致病菌浓度≥10%7cfu/ml,可认为是肺炎的致病菌;≤104cfu/ml,则为污染菌;介于两者之间,建议重复痰培养,如连续分离到相同细菌,浓度105~106fu/ml,两次以上,也可认为是致病菌。
(2)经支气管镜或人工气道吸引 受口咽部细菌污染的机会较咳痰为少,如吸引物细菌培养浓度≥105cfu/ml可认为是感染病原菌,低于此浓度者则多为污染菌。
(3)防污染样本毛刷(protectedspemmenbrush,PSB) 如细菌浓度≥103cfu/ml,可认为是感染的病原体。
(4)支气管肺泡灌洗(bronchialalveolarlavage,BAL) 如细菌浓度≥104cfu/ml,防污染BAL标本细菌浓度≥103cfu/ml,可认为是致病菌。
(5)经皮细针抽吸(percutaneousfine—needleaspiration,PFNA) 这种方法的敏感性和特异性很好,但由于是创伤性检查,容易引起并发症,如气胸、出血等,应慎用。临床一般用于对抗生素经验性治疗无效或其他检查不能确定者。
(6)血和胸腔积液培养 血和胸腔积液培养是简单易行的肺炎的病原学诊断方法。肺炎患者血和痰培养分离到相同细菌,可确定为肺炎的病原菌。如仅血培养阳性,但不能用其他原因如腹腔感染、静脉导管相关性感染等解释,血培养的细菌也可认为是肺炎的病原菌。胸腔积液培养的细菌可认为是肺炎的致病菌。由于血或胸腔积液标本的采集均经过皮肤,故其结果需排除操作过程中皮肤细菌的污染。
(7)尿抗原试验(urinary antigen test)包括军团菌尿抗原和肺炎链球菌尿抗原。
虽然有许多病原学诊断方法,仍有高达40%-50%的社区获得性肺炎不能确定相关病原体。也没有一种方法可以确定所有的病原体,而每一种诊断检查都有其局限性。另外,标本污染,病原体的低检出率以及病原学诊断在时间上的滞后性使大多数肺部感染抗菌治疗特别是初始的抗菌治疗都是经验性的,而且相当一部分病例的抗菌治疗始终是在没有病原学诊断的情况下进行。医院获得性肺炎(如呼吸机相关性肺炎),免疫抑制宿主肺炎和对抗感染治疗无反应的重症肺炎等,仍应积极采用各种手段确定病原体,以指导临床的抗菌药物治疗。
明确病原学诊断有助于临床治疗,尤其对于医院获得性肺炎。但是,病原学诊断的阳性率和特异性不高,而且培养结果滞后,不利于指导早期的抗菌药物治疗。因此,可根据肺炎是社区或医院获得来估计可能的病原体类型,发生在住院早期的医院获得性肺炎病原体与社区获得性肺炎基本相同。
疾病治疗
编辑 肺炎
肺炎
青壮年和无基础疾病的社区获得性肺炎患者,常用青霉素类、第一代头孢菌素等,由于中国肺炎链球菌对大环内酯类抗菌药物耐药率高,故对该菌所致的肺炎不单独使用大环内酯类抗菌药物治疗,对耐药肺炎链球菌可使用对呼吸系感染有特效的氟喹诺酮类(莫西沙星、吉米沙星和左氧氟沙星)。
老年人、有基础疾病或需要住院的社区获得性肺炎,常用氟哇诺酮类、第二、三代头抱菌素、β-内酰胺类/β-内酰胺酶抑制剂,或厄他培南,可联合大环内酯类。
医院获得性肺炎常用第二、三代头孢菌素、β-内酰胺类β-内酰胺酶抑制剂、氟喹诺酮类或碳青霉烯类。
重症肺炎的治疗首先应选择广谱的强力抗菌药物,并应足量、联合用药。因为初始经验性治疗不足或不合理,或而后根据病原学结果调整抗菌药物,其病死率均明显高于初始治疗正确者。重症社区获得性肺炎常用β-内酰胺类联合大环内酯类或氟喹诺酮类;青霉素过敏者用氟喹诺酮类和氨曲南。医院获得性肺炎可用氟喹诺酮类或氨基糖昔类联合抗假单胞菌的β-内酰胺类、广谱青霉素/β-内酰胺酶抑制剂、碳青霉烯类的任何一种,必要时可联合万古霉素、替考拉宁或利奈唑胺。
肺炎的抗菌药物治疗应尽早进行,一旦怀疑为肺炎即刻给予首剂抗菌药物。病情稳定后可从静脉途径转为口服治疗。肺炎抗菌药物疗程至少5天,大多数患者需要7-10天或更长疗程,如体温正常48-72小时,无肺炎任何一项临床不稳定征象可停用抗菌药物。肺炎临床稳定标准为:①T≤37.8℃;②心率≤100次/分;③呼吸频率≤24次/分;④血压:收缩压≥90mmHg;⑤呼吸室内空气条件下动脉血氧饱和度≥9O%或PaO2≥60mmHg;⑥能够口服进食;⑦精神状态正常。
抗菌药物治疗后48-72小时应对病情进行评价,治疗有效表现体温下降、症状改善、临床状态稳定、白细胞逐渐降低或恢复正常,而X线胸片病灶吸收较迟。如72小时后症状无改善,其原因可能有:①药物未能覆盖致病菌,或细菌耐药,②特殊病原体感染如结核分枝杆菌、真菌、病毒等。③出现并发症或存在影响疗效的宿主因素(如免疫抑制)。④非感染性疾病误诊为肺炎。⑤药物热。需仔细分析,作必要的检查,进行相应处理。
疾病预防
编辑 肺炎
肺炎
-

北条麻妃
北条麻妃,原名白石さゆり,以其高挑的身材以及贵族的气质称霸熟女界,1974年3月26日出生于日本石川县,AV女优。
2024-08-18 -

橘ひなた
橘日向(橘 ひなた)1990年8月12日出生,是日本90后AV女优。 2009年11月出道,已经下马拍了多部步兵。
2023-01-10 -

武藤兰
武藤兰,1980年9月4日b出生,初期曾使用过清水优香的艺名,后名武藤兰,日本AV女优。
2023-01-07 -

成濑心美
成濑心美,1989年3月3日出生于日本新潟县,E罩杯,2008年12月以素人身份出道,日本AV女优。
2023-01-07 -

波多野结衣
波多野结衣(はたの ゆい),女,1988年5月24日出生于日本京都府,著名日本女演员、AV女优。
2023-01-07